上部消化管外科

胃外科
胃がん
2020年の胃がん罹患率(人口10万人あたり新たにがんと診断される人数)は、男性122.5で、女性53.3であり、男性では4 番目、女性では4番目に多いがんであります。胃がんで亡くなる人の割合は減ってきていますが、2023年の部位別のがん死亡率(1年間に人口10万人あたり何人死亡するか)では、男性43.0で3番目、女性では21.6で5番目に死亡率の高いがんであり、依然、日本人にとって重要ながんの一つと言えます(国立がん研究センターがん対策情報センター最新がん統計による)。
当院での胃癌治療・手術の特徴
胃癌治療の進歩はめざましく、その内容は高度化・多様化・専門化しております。当施設は、以前より各専門科(消化器外科、腫瘍内科、内視鏡科)が連携し、質の高い胃癌治療を提供するべく努力しており、その結果、日本胃癌学会認定施設(A)として認定されています。
高齢社会に伴い、手術を受けられる患者様の多くが75歳以上の高齢者であり、より低侵襲な手術を患者さんに届けるため、ロボット手術や腹腔鏡手術を積極的に行っています。低侵襲手術は開腹手術に比べ高難度となりますが、より精緻な手術が可能で、根治性の面でもメリットも大きく、かつ術後経過も安定しています。また、2025年になりガイドラインが改訂され、進行胃癌に対しても腹腔鏡手術が推奨されるようになっておりますが、当科には内視鏡外科技術認定医が在籍しており、安全で質の高い手術を安心して受けていただけます。

手術
切除可能な胃がんの標準的な治療は手術です。
胃がんの手術では、腫瘍(がん)の切除だけでなく、転移のしやすいリンパ節(領域リンパ節)の郭清、食べ物の通り道を作る再建を含めた手術が必要です。手術方法には「ロボット支援手術」や「腹腔鏡手術」などの低侵襲手術と、「開腹手術」がありますが、当院では患者さんの体に負担の少ない、低侵襲手術を積極的に行っています。

腹腔鏡手術
お腹に数箇所の孔(5mm~12mm程度)から行うため、
1. 傷が小さい
2. 痛みが少ない
3. 回復が早い
といったメリットがあり、術後7-10日前後で退院可能です。
従来の開腹手術に比べ高難度な手術でありますが、当科には日本内視鏡外科学会の認定する内視鏡外科医技術認定が在籍しておりますので、安心して腹腔鏡手術を受けていただけます。腹腔鏡手術の種類は、病変の位置により「幽門側胃切除(胃の出口側2/3の切除)」「胃全摘(胃が残らない)」、「噴門側胃切除(胃の入口側1/3-1/2の切除)」を行っています。以前は、胃全摘になっていた胃の入り口側のがんについても、噴門側胃切除を行うことで胃を残すことが可能です。

閉じる
ロボット支援手術
ロボットが自分の意思で手術をするわけでなく、「専門の認定を受けた熟練の外科医によりロボットの4本のアームを操作し手術を行います。その特徴は、腹腔鏡同様の小さな傷で行うだけでなく、
1. 多関節機能: 人間の手首のように自由自在に動く
2. 手振れ補正: 小さな動きでもブレない
3. 高解像度3Dカメラ: 高精細で3次元拡大映像による精緻な手術
などの特徴により、さらなる手術成績とQOLの向上が期待される術式です。当科では積極的に行っておりますので、ご相談ください。

閉じる
開腹手術
一部の進行がんに対しては、開腹手術を行っています。
腹腔鏡手術と違って、手術による傷は15-20㎝と大きくなりますが、麻酔科とも連携し、以前に比べ術後の痛み軽減を実現しています。退院までの日数も腹腔鏡手術と差はありません。
手術方法は、胃がんの位置により「幽門側胃切除(胃の出口側2/3の切除)」「胃全摘(胃が残らない)」、を行っています。場合によっては、他臓器(脾臓や、膵臓、肝臓などの)合併切除も行います。
進行癌の場合、より治癒率を向上させる目的で、手術前や、手術後に補助療法として化学療法(抗がん剤)を行うこともあります。
閉じる
術後補助化学療法
進行胃がんでは、手術で切除できたと思われた場合でも、検査ではわからないような微小ながんが残っている可能性があります。そのような「がん」からの再発を予防する目的で、手術後に抗がん剤の内服や点滴を行うことがあります。
閉じる
術前化学療法
比較的大きく、リンパ節転移が多数認められる場合などは、手術の後に再発をきたす確率があがります。
切除可能な胃がんの場合、日本では切除の後、化学療法(抗がん剤)を行うことが一般ですが、術後の体力の低下などの影響もあり、化学療法(抗がん剤)の投与が、予定通り進められないこともあります。そこで、当院では腫瘍内科と協力して手術前に強力な化学療法を行うことで再発を抑える試みを行っています(臨床試験)。
閉じる
胃切除後障害
胃の粘膜の下にできる腫瘍のことを総称して「胃粘膜下腫瘍」といいます。良性のものから悪性のものまで様々ですが、一部には、転移や再発を起こす悪性腫瘍のものもあり、「GIST」も、その一部です。
当院では、GISTの治療は「GIST診療ガイドライン」に基づいて決定しており、5cm以下の腫瘍に関しては、腹腔鏡による治療が安全に行えるとされています。
閉じる
胃粘膜下腫瘍
胃の粘膜の下にできる腫瘍のことを総称して「胃粘膜下腫瘍」といいます。良性のものから悪性のものまで様々ですが、一部には、転移や再発を起こす悪性腫瘍のものもあり、「GIST」も、その一部です。
当院では、GISTの治療は「GIST診療ガイドライン」に基づいて決定しており、5cm以下の腫瘍に関しては、腹腔鏡による治療が安全に行えるとされています。
LECS(腹腔鏡・内視鏡合同手術)
当院では、5cm以下の胃粘膜下腫瘍に対しては、外科医と消化器内科医(内視鏡医)とが合同で手術を行う、LECS(腹腔鏡・内視鏡合同手術)という手術を行っています。内視鏡(胃カメラ)で胃内腔より病変を確認、最小限のマージンを確保して胃内腔より腫瘍を全層で切除。その後、外科医が腹腔鏡にて胃壁欠損部を縫合閉鎖します。胃内腔より腫瘍の位置を確認して、内腔より切除を行うことで胃壁の切除範囲は最小限で抑えることができ、胃壁の変形も少なく、胃の機能も温存できるというメリットがあります。当院では2010年よ3月より開始し、2024年12月で50例以上の手術を施行しています。
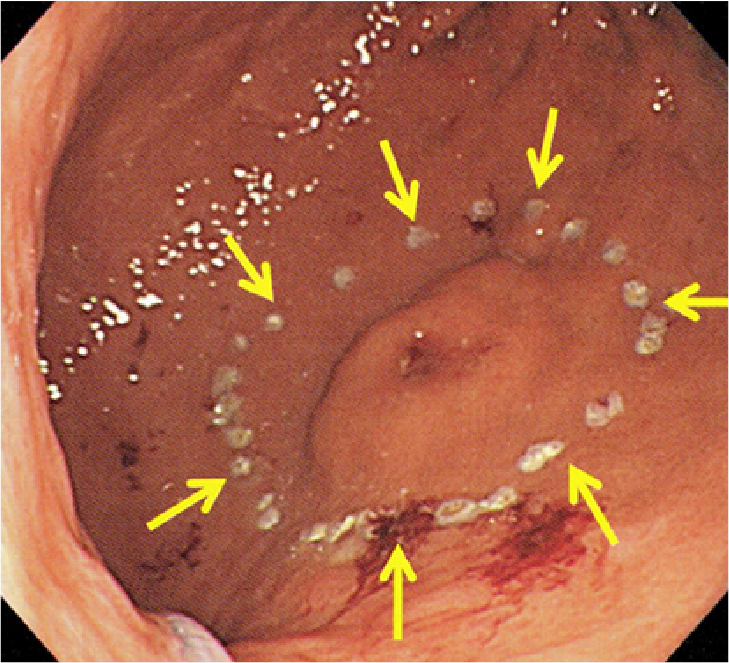
(最小限の切除範囲)
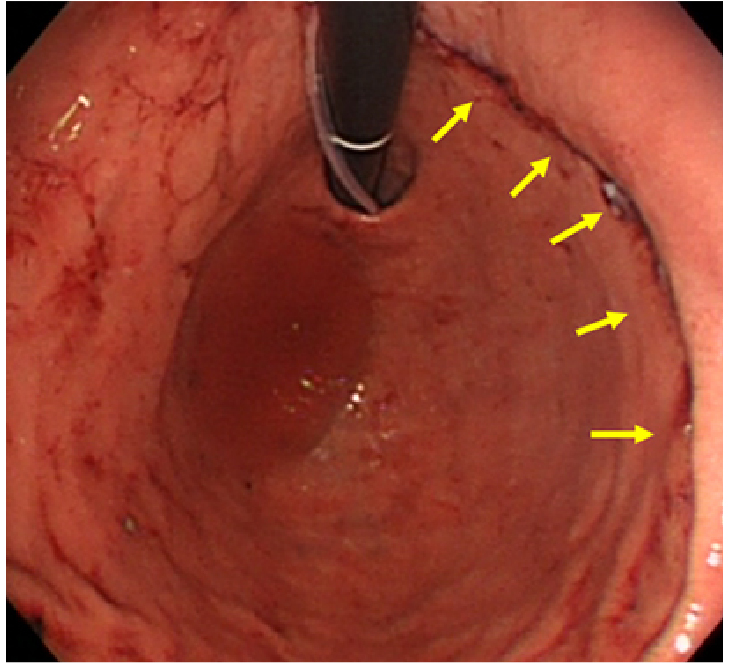
胃壁の変形が少ない
閉じる
食道外科
食道がん
2020年の食道がんの罹患率(人口10万人あたり新たにがんと診断される人数)は、男性32.8、女性6.8であり、胃がんや大腸癌に比べると少ないですが、生存率(がんと診断されてから5年後に生存している人の割合)を見てみると胃癌66.6%、大腸癌71.4%に対して食道癌では41.5%であり、治療困難ながんであることが分かります(国立がん研究センターがん対策情報センターによる)。
当科では、そのような難治性の食道がんに対して、腫瘍内科、放射線科、内視鏡科などの他科とも連携し、外科手術(食道切除)、抗がん剤治療、放射線治療、内視鏡的切除などを、複合的に組み合わせ、患者さんの個人の病状に合わせた治療を、提供しています。
当科での食道がん手術の特徴
食道癌に対する手術は専門性の高い高難度手術で、かつ高侵襲であります。当施設は食道学会の認定する食道外科専門医が在籍する食道外科専門医認定施設に認定されており、患者様には専門性の高い高度な手術を提供しています。従来、開胸開腹で行っていた食道癌手術も、当科では早くから胸腔鏡下手術(VATS-E)を積極的に行い、2022年からロボット支援手術(RAMIE)も導入しました。胃癌治療と同様に低侵襲かつ精緻な手術を提供しています。

手術
食道がんに対する手術は、切除と再建の2つのパートからなります。
食道癌の切除は、局所だけではなく転移しやすい周囲のリンパ節も一緒に切除することが必要です。リンパ節転移は、食道周囲だけではなく、頸や腹部のリンパ節など広範囲へ転移するため、胸、腹、頸の3カ所の手術を行う非常に高侵襲な治療になります。
食道を切除後は、新たな食事の通り道を作る再建術を行います。通常は、胃を細長くしたものを頸まで持ち上げて、食道の代わりとします。胃癌の治療後などで、胃が使用できない場合は大腸や小腸を用いることもあります。

術前化学療法
従来、開胸(胸を大きく開け、肋骨切離を伴う)と開腹(心窩部から臍までの大きな傷)で行っていた食道癌手術は、長時間に及び、患者様にとっては非常に高侵襲です。香川大学では、その負担を軽減するために、切除も再建もカメラによる手術(胸腔鏡、腹腔鏡)を行うことで、肋骨切離の必要がなく、手術の傷も最小限で、術後のリハビリが早く進み、肺炎などの術後合併症の軽減につながっています。


閉じる
ロボット支援手術
ロボットが自分の意思で手術をするわけでなく、専門の認定を受けた熟練の外科医によりロボットの4本のアームを操作し手術を行います。その特徴は、鏡視下手術同様の小さな傷で行うだけでなく、
④ 多関節機能:人間の手首のように自由自在に動く
⑤ 手振れ補正:小さな動きでもブレない
⑥ 高解像度3Dカメラ:高精細で3次元拡大映像による精緻な手術

閉じる
チーム医療とリハビリテーション
食道癌手術は、胸腔鏡・ロボットで行っても非常に侵襲度の高い手術です。術後の合併症予防と早期回復、社会復帰を目指して、手術前からリハビリが始まります。また、歯科による術前口腔ケアは、術後の誤嚥性肺炎の低下など、合併症予防に効果があり、様々なサポートを行っていきます。
がんロコモ対策
高齢者の14.7%が、急性期病院で平均10日間の入院中にサルコペニアを発症します。この医原性サルコペニアは、退院後の患者様のQOLを大きく損なうことから、近年問題となっています。当院では2024年5月から、退院後の生活をよりよいものとして元気に生活していただくために、がんロコモチームを結成し、2024年5月よりがんロコモ外来をスタートしました。主に食道癌および胃癌の患者様を対象に、多職種(消化器外科、整形外科、理学療養士、言語聴覚士、管理栄養士)で連携し、初診から術前、入院中、退院後も継続的に介入することで、癌の治療だけでなく、退院後も元気に自分らしく生活していただけるようにサポートいたしております。発足してまだ日は浅いですが、当院で治療を受けていただく患者様により良い医療を提供できるように更なる発展を目指して努めてまいります。

閉じる





